- TOP |
- 当科手術の特色 |
- 心臓手術について
心臓手術について
はじめに
これから手術をお受けになる患者さん、そのご家族は、心臓手術というその言葉の響きだけで不安な気持ちをお持ちだと思います。このような漠然とした不安の原因のひとつは、「心臓手術というのがどのようにして行われるのか良くわからない。」という点があると思われます。
実際に心臓手術というのは数ある外科手術の中でも極めて高度の知識や技術を要します。しかし、その原理は単純でありますし、手術に伴う危険性や合併症というのも理論的に充分説明しうるものであります。心臓手術についてより深い御理解をいただき、漠然とした不安を解消して積極的に病気と取り組んでいただくためにこのパンフレットがお役に立つことを希望いたします。
心臓の構造と働き
心臓の構造
心臓は血液を身体の中で循環させるポンプの役割をしています。この循環があることによって、肺で取り込まれた酸素は身体のすみずみまで運ばれ、代わりに身体で作られた二酸化炭素が肺に運ばれ排出されます。
心臓は4つの部屋に分かれており、それぞれ右房、右室、左房、左室と名前がついています(図1)。血液が一方向に流れ、逆流をおこさないように、それぞれの部屋の出口に三尖弁、肺動脈弁、僧帽弁、大動脈弁と呼ばれる心臓弁が付いています(図2)。低酸素の静脈血が上半身と下半身からそれぞれ上大静脈、下大静脈を通って右房に還り、右室に流れ込み、肺動脈へと送られ肺に行きます。静脈血は肺で酸素をもらって高酸素の動脈血に変わり、同時に二酸化炭素を排出します。動脈血は、肺静脈を通って、左房に還り、左室に送り込まれ、左室の収縮によって大動脈を通って全身に送られます。
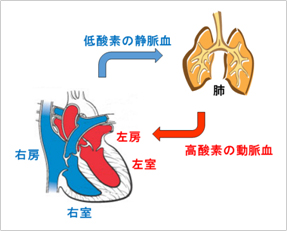
図1. 心臓4つの部屋と血液の流れ
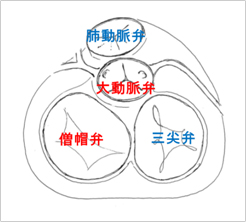
図2. 心臓弁
心臓は全体が筋肉でできており(心筋といいます)、働き続けるためには酸素と栄養の供給が必要です。この役割をしているのが冠動脈という血管です(図3)。冠動脈は左室を出てすぐに大動脈の付け根から枝分かれして出ており、心臓の表面から内部へと細かい枝を出して心筋細胞の一つ一つにまで酸素と栄養を供給しています。まず大動脈から左冠動脈と右冠動脈の2本が出ますが、左はすぐ2つに枝分かれして、前方を心臓先端に向かって下っていく左前下行枝と、左室の基部を回って後面に分布する左回旋枝となります。この2本と右冠動脈とを合わせて主要3分枝と呼ばれます。
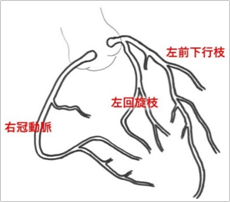
図3. 冠動脈
心臓手術とは?
大きく分けて、心臓手術には次の2種類があります。どちらの方法をとるかは患者さんの病気の種類によりほぼ決まっています。大部分の手術は人工心肺下に心臓を止めて行なう②の開心術であり、一般的に心臓手術というと多くの方がこちらのイメージを持たれると思います。
- 1非開心術
心臓表面あるいは心臓から出る血管に対する手術で、心臓の拍動を止めずに行ないます。人工心肺は使用しません。たとえば、先天性心臓病でチアノーゼのある子供に対する体-肺動脈シャント手術や肺血流が多過ぎる子供に対する肺動脈絞扼術などがあります。
- 2開心術
心臓内部の操作が必要なために心臓を止めて行なう手術で、人工心肺を使用します。心臓弁膜症、胸部大動脈瘤、多くの先天心臓病の手術などほとんどの心臓手術はこちらです。
人工心肺装置
開心術において、手術中、自分の心臓の代わりに全身に血液を送り続ける機械を人工心肺といいます。これは、ポンプと人工肺で構成され、
- 1全身から心臓にかえってきた静脈血を太いチューブを用いてリザーバに導き(脱血)
- 2人口肺を通して酸素を吹き込んでき動脈血に変え
- 3太いチューブを介して身体の動脈に流し込む(送血)
という働きをする装置です(図4)。この装置を作動させることにより心臓を止めても体には血液が流れ続けるので、これで心臓を止めることが可能になります。
心停止と心筋保護
心臓は全体が筋肉でできており(心筋)、心筋が働くた めにはたくさんの酸素と栄養、すなわち大量の血液を必要とし、心臓は冠動脈を介して自分自身へも血液を送っています。心臓を止めるにはこの冠動脈の流れを遮断する必要があります。冠動脈が出たあとの大動脈を鉗子ではさんで遮断することで心停止を得ます(図5)。
さらに完全に心筋の動きを止めて、手術操作の間に心筋が受けるダメージを少しでも抑えるため冠動脈内に特殊な薬剤(心筋保護液)を注入したり、心臓の周囲に氷水を入れて冷やしたりします。このような状態で心臓内部の手技(弁の形成や置換、心臓内隔壁の穴の閉鎖など)を行ないます。その後、大動脈の遮断を取り除いて冠動脈に血液を流すと、心筋保護液が洗い流され同時に心筋の温度も上がり、心臓は自然に拍動を再開します。心臓の働きが充分回復したところで人工心肺装置を停止し、取り外します。
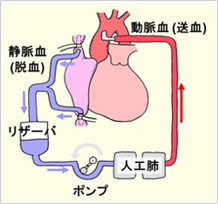
図4. 人工心肺
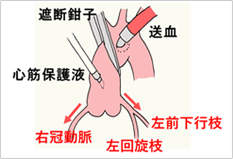
図5. 心停止と心筋保護液
MICS(ミックス、低侵襲心臓手術)
心臓手術では、一般に胸骨正中切開(図6のように胸の中央に約20cmほどの皮膚切開を入れ、胸骨を切り開く)で手術が行われます。しかし、近年は胸骨を切らない(または部分的に切るのみで済ませる)手術が可能となってきています。このような手術を低侵襲心臓手術(Minimally Invasive Cardiac Surgery, MICS; ミックス)といいます。
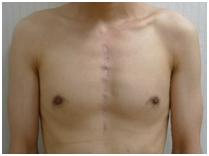
図6. 従来の胸骨正中切開線
(自験例)
対象となる手術は、大動脈弁置換術・僧帽弁形成術/置換術・心房中隔欠損閉鎖術・冠動脈バイパス術などで、体格や骨格、心臓および心臓以外の臓器の状態を総合的に考慮して、ミックスが可能な患者さんには積極的にお勧めしています。その多くは、図7のような右肋間小開胸による手術を行っています。ミックスの利点は以下の通りです。
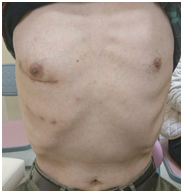
図7. 右肋間小開胸手術
の手術創(自験例)
- ミックスの利点
-
1. 大きな正中切開を必要としない
胸骨を切らない(または部分的に切るのみ)ため、出血が少なく、輸血をしなくて済むことが多いです。総じて、手術侵襲(手術により受けるからだの負担)を小さくすることができます。また、手術創が小さくなるため、術後の痛みも少なく、美容上も優れているといえます。
-
2. 早期退院・早期社会復帰が可能
手術侵襲が小さいことから、術後の回復が早く、従来よりも早期の退院と社会復帰が可能となります。特に、上半身を使う運動や仕事も早期から可能となります。
最近では、ミックスはさらに低侵襲化が進み、胸腔鏡を使用しての手術を行っています。図8のような、より小さな手術創で手術を行うことが可能となっています。
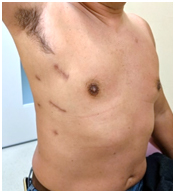
図8. 胸腔鏡下右肋間小開胸手術の
手術創(自験例)
胸腔鏡を使用しての手術では、我々心臓外科医は、図9のように3D眼鏡をかけてモニターを見ながら、手術を行います。胸腔鏡による映像は非常に精緻で、手術部位を近い視野でみることができます(図10)。
図9. 手術風景(自験例)
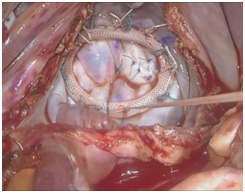
図10. モニターによる近視野での僧帽弁(自験例)
ただし、すべての患者さんがミックスを受けることができるわけではありません。入念な術前検査を行い、その結果をもとに、ハートチームでの検討を行い、ミックスが可能であると判断した患者さんへミックスをお勧めしています。
過去5年間(2016~2020)の治療実績
| 2016年 | 2017年 | 2018年 | 2019年 | 2020年 | |
|---|---|---|---|---|---|
| MICS総数 | 6 | 25 | 34 | 46 | 49 |
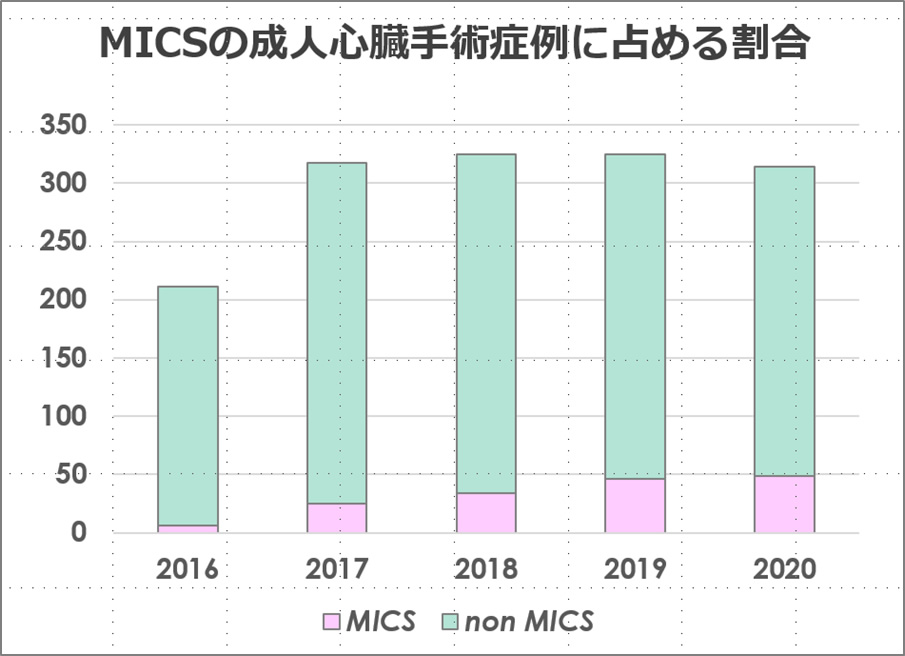
図11. MICSの成人心臓手術症例に占める割合
心臓血管手術における問題点(併発症・合併症)
心臓血管手術では、人工心肺装置を使用し一旦心臓を停止させて手術を行ったり、高い圧力がかかっている大動脈を一時的に遮断(クランプ)したりします。手術の影響は少なからず認めますが一時的なもので徐々に回復することが一般的です。しかし、次に示すような併発症や合併症が起こり得ることが知られています。頻度は低いですが、一旦発症すると大変危険なので、私たちは常に注意を払いながら診療にあたっています。主なものを示します。
- 1心不全
心臓手術では少なからず心臓に負担がかかりますので、手術が無事終了しても一時的に心不全が起こります。通常は強心剤と言われる薬剤の投与を行うことで回復までのサポートを行いますが、強心剤が効かないほどの重篤な心不全が起こったときには、循環補助装置(IABPやECMOなど)を体内に組み込み心臓の補助を行うことがあります。
- 2不整脈
術中、術後にはいろんな不整脈が起こり得ます。例えば、最も重篤な心室細動が起こったときには、直ちに心臓マッサージや電気ショックの治療が必要です。その他、脈が極端に遅くなる不整脈があり、術後にペースメーカーによる脈拍維持が必要となることがあります。多くの場合は自然に回復しますが、永続的に続く場合には、植え込み型のペースメーカー(永久ペースメーカー)を体内に移植することがあります。
- 3術後出血
手術終了の条件の一つはきちんと止血できていることですが、術後に不意な出血をきたすことがあります。また心臓の周囲に血液が貯留した場合は、心臓が十分に動けるスペースがなくなることがあります(心タンポナーデと言います)。これらの状況では急いで止血のための再手術を行うことがあります。
- 4脳障害、神経障害
人工心肺装置では、大動脈にチューブを挿入して血液を全身に送りますが、まれに大動脈の壁に付着するプラークが剥がれて脳梗塞の原因になったりすることがあります。心臓内の手術操作中には血液を一旦抜きますので、その際に入った空気が拍出されて脳梗塞の原因になることもあります。いずれも安全対策を取ることで頻度はかなり低いですが、原理的にありえます。
- 5臓器障害
手術の影響や術後の心不全による血流障害により腎臓や肝臓、消化管、肺など重要臓器に障害が起こることがあります。いずれも術後に一時的に機能低下を認めますが、徐々に回復して来ることが一般的です。しかし、重篤な場合には、人工透析などの処置が必要となったり、多臓器不全になることがあります。
- 6大動脈損傷
手術では、人工心肺を装着するなど、大動脈を扱う必要があります。まれですが、その部分から大動脈破裂や大動脈解離(裂け目が入ること)が起こることがあり、緊急的にその部分を人工血管で入れ替える手術を追加することがあります。
上記以外のことも起こりえますが、その都度適切に対応できるように常に準備をしています。
診療体制
虚血性心疾患、心臓弁膜症、大動脈疾患、先天性心疾患の外科治療を行っています。人工心肺を使用した開心術はもちろんのこと、人工心肺を使用しないオフポンプ冠動脈バイパス手術(OPCAB)や重症大動脈弁狭窄症に対する経カテーテル大動脈弁留置術(TAVI)、大動脈ステント治療も積極的に行っています。心臓移植実施施設・植込型補助人工心臓実施施設として、重症心不全に対する治療(補助人工心臓装着、心臓移植など)を推進しています。治療方針は十分な検査と討論を経て、循環器内科、小児科の医師と心臓血管外科スタッフで毎朝行われるカンファレンスで決定しています。手術後経過の検討も詳細に行い、極め細やかな術後管理を心がけています。

